Why Recurrent Headaches Should Never Be Ignored
Headaches are among the most common health complaints worldwide. While occasional headaches are often linked to stress, dehydration, sleep disturbances, or fatigue, doctors increasingly advise families not to ignore recurrent headaches, especially when symptoms become persistent, progressive, or associated with neurological symptoms.
According to specialists at Dr. Rao’s International Institute of Neurosciences (Dr. Rao’s Hospital), increasing public health awareness regarding headache warning signs and brain health may help patients seek timely evaluation before symptoms worsen.
Recent medical awareness discussions have emphasized that although many headaches are manageable and non-life-threatening, some persistent headache patterns may occasionally indicate underlying neurological conditions requiring medical attention.
Understanding Recurrent Headaches
Recurrent headaches refer to headaches that repeatedly occur over weeks, months, or years. These headaches may vary in intensity, frequency, and associated symptoms.
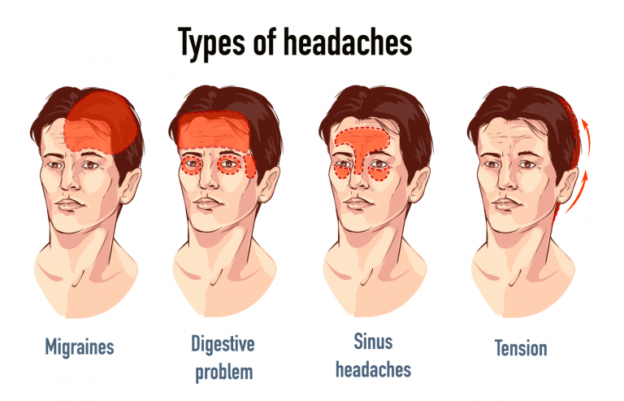
Common Types of Recurrent Headaches
- Migraine headaches
- Tension headaches
- Cluster headaches
- Cervicogenic headaches
- Sinus-related headaches
- Secondary headaches associated with neurological disorders
Doctors say migraine awareness remains important because migraines are often misunderstood as routine headaches. In reality, migraines are neurological conditions that may significantly affect emotional health, work productivity, sleep, and daily quality of life.
When Headaches May Require Medical Evaluation
Healthcare professionals explain that not every headache indicates a dangerous condition. However, certain headache warning signs should not be repeatedly ignored.
Important Neurological Symptoms Families Should Watch For
- Sudden severe headaches
- Headaches associated with vomiting
- Speech difficulty
- Weakness or numbness
- Vision disturbances
- Headaches waking patients from sleep
- Confusion or personality changes
- Seizures
- Balance problems while walking
According to medical experts, these neurological symptoms do not automatically indicate severe disease, but they should encourage timely medical consultation rather than prolonged self-medication.
Common Causes of Recurrent Headaches
Several factors may contribute to recurrent headaches and migraine symptoms.
Lifestyle-Related Triggers
- Stress and anxiety
- Sleep deprivation
- Excessive screen exposure
- Dehydration
- Irregular meals
- Poor posture
- Hormonal changes
- High blood pressure
Neurological Conditions That May Occasionally Cause Headaches
- Migraine disorders
- Brain tumors
- Hydrocephalus
- Neurovascular conditions
- Intracranial bleeding
- Spine-related disorders
- Infections affecting the brain
Doctors advise patients to avoid unnecessary panic because most headaches are treatable and manageable. However, persistent symptoms should not be continuously neglected.
The Importance of Brain Health Awareness
Public health awareness regarding brain health has become increasingly important as modern lifestyles continue affecting neurological wellness across different age groups.
How Lifestyle Habits Affect Brain Health
Experts emphasize that brain health is closely connected with everyday lifestyle habits.
Healthy Lifestyle Practices That May Reduce Headache Frequency
- Adequate sleep
- Regular hydration
- Balanced nutrition
- Physical activity
- Stress reduction
- Blood pressure management
- Reduced screen time
- Avoiding smoking and excessive alcohol intake
Read more about brain health and neurological wellness from the
World Health Organization.
Headaches in Children Should Not Be Ignored
Doctors at Dr. Rao’s International Institute of Neurosciences (Dr. Rao’s Hospital) also emphasize that recurrent headaches in children and adolescents deserve careful attention.
Symptoms Parents Should Watch For
- Repeated headaches
- Nausea or vomiting
- Behavioral changes
- Poor concentration
- Visual discomfort
- Sleep disturbances
- Changes in school performance
Early pediatric neurological evaluation may help identify underlying causes and provide reassurance to families.
Why Self-Medication Can Be Risky
Healthcare specialists caution against excessive unsupervised use of pain medications for recurrent headaches.
Long-term self-medication may:
- Delay proper diagnosis
- Worsen headache frequency
- Cause medication-overuse headaches
- Mask important neurological symptoms
Doctors Recommend Maintaining a Headache Diary
Tracking headache patterns may help healthcare professionals understand triggers and recommend individualized treatment approaches.
- Frequency
- Severity
- Duration
- Sleep patterns
- Dietary habits
- Associated symptoms
- Medication use
When to Seek Emergency Medical Attention
Doctors emphasize that certain symptoms require immediate emergency evaluation.
Emergency Warning Signs Include
- Sudden collapse
- Seizures
- Stroke-like symptoms
- Sudden vision loss
- Persistent vomiting
- Severe confusion
- Head injury associated with headache
Learn more about stroke warning signs from the American Stroke Association.
Modern Neurology Care and Early Diagnosis
Advances in neurology care India have improved early diagnosis and management of neurological disorders through:
- MRI imaging
- CT scans
- Neurological examinations
- Advanced neurovascular imaging
- Minimally invasive neurosurgery
Importantly, specialists emphasize that neurological evaluation does not automatically mean surgery. Many patients improve through lifestyle modification, migraine management, physiotherapy, medication adjustment, and preventive care.
Supporting Public Health Awareness About Neurological Symptoms
Doctors say one of the most important goals of public health awareness is helping families understand that neurological symptoms should not carry fear or stigma.
Encouraging timely evaluation, open conversations, and preventive neurological care may improve long-term brain health outcomes across communities.
Learn More About Neurology and Neurosurgery Care
Dr. Rao’s International Institute of Neurosciences (Dr. Rao’s Hospital)
About Dr. Mohana Rao Patibandla
Neurology and Neurosurgery Blogs
Conclusion
Most recurrent headaches are manageable and treatable. However, persistent headaches associated with neurological symptoms deserve timely medical attention and professional evaluation.
Recognizing headache warning signs early, improving migraine awareness, maintaining healthy lifestyle practices, and seeking reliable medical guidance can help support better brain health and quality of life.
Contact Information
Dr. Rao’s International Institute of Neurosciences (Dr. Rao’s Hospital)
12-19-67, Old Bank Road, Kothapet, Besides AK biryani point,
Guntur, Andhra Pradesh, India
Follow Dr. Mohana Rao Patibandla
📘 Facebook:
Facebook
📸 Instagram:
Instagram
📺 YouTube:
YouTube
💼 LinkedIn:
LinkedIn
🐦 X (Twitter):
X
Frequently Asked Questions About Recurrent Headaches
1. When should recurrent headaches become a medical concern?
Recurrent headaches should be medically evaluated if they become frequent, progressively severe, associated with vomiting, weakness, speech difficulty, seizures, balance problems, or visual disturbances. Persistent neurological symptoms should not be ignored.
2. What are the warning signs of serious headaches?
Headache warning signs may include sudden severe headache, headaches waking patients from sleep, vomiting, confusion, numbness, seizures, sudden vision changes, or stroke-like symptoms. These symptoms may require urgent neurological evaluation.
3. Can migraines affect brain health?
Migraines are neurological conditions that can significantly affect quality of life, emotional health, sleep, concentration, and productivity. Early migraine awareness and medical management may help reduce symptoms and improve daily functioning.
4. What causes recurrent headaches?
Common causes of recurrent headaches include stress, dehydration, poor sleep, excessive screen exposure, anxiety, migraine disorders, high blood pressure, hormonal changes, and certain neurological conditions.
5. Are recurrent headaches common in children?
Yes. Children and adolescents may experience recurrent headaches due to migraines, stress, sleep disturbances, vision problems, or neurological conditions. Parents should seek medical advice if headaches become severe, frequent, or associated with vomiting or behavioral changes.
6. Can stress and screen time trigger headaches?
Stress, sleep deprivation, excessive mobile phone usage, prolonged screen exposure, and poor posture may contribute to recurrent headaches and migraine symptoms in many individuals.
7. When should I seek emergency care for headaches?
Emergency medical attention is important if headaches are associated with sudden collapse, seizures, weakness, slurred speech, severe confusion, sudden vision loss, or head injury.
8. How are recurrent headaches diagnosed?
Neurological evaluation may include clinical examination, medical history review, MRI scans, CT scans, and other advanced imaging studies depending on symptoms and associated neurological findings.
9. Can recurrent headaches be prevented?
Many headaches may improve with preventive measures including adequate sleep, hydration, regular exercise, stress management, balanced nutrition, blood pressure control, and reduced screen exposure.
10. Where can patients seek neurological evaluation for recurrent headaches in Andhra Pradesh?
Patients experiencing persistent headaches, migraine symptoms, or neurological symptoms may seek evaluation at Dr. Rao’s International Institute of Neurosciences (Dr. Rao’s Hospital), Guntur, Andhra Pradesh, India.
Keywords: recurrent headaches, migraine awareness, brain health, neurological symptoms, headache warning signs, public health awareness, neurology care India, persistent headaches, migraine symptoms, brain tumor symptoms, stroke warning signs, headache treatment India
Source Reference
This article is based on the public health awareness press release:Why Recurrent Headaches Should Not Be Ignored, Doctors Advise Families
Source publication featured via EINPresswire distribution and referenced by The National Law Review.
Medical insights and expert commentary provided by Dr. Mohana Rao Patibandla, Neurosurgeon and Founder of Dr. Rao’s International Institute of Neurosciences (Dr. Rao’s Hospital), Guntur, Andhra Pradesh, India.